22.08.2018
Предыдущая статьяЯ.Б. Миркин, А.В. Карапетян, С.Ю. Шумов ММЦ «УРО-ПРО», г. Краснодар
Сведения об авторах:
Миркин Я.Б. – заведующий отделением урогинекологии и нейроурологии ММЦ «УРО-ПРО», г. Краснодар, mirkom@yandex.ru
Mirkin Ya.B. – the head of the department of urogynecology and neurourology MMC "URO-PRO", Krasnodar, mirkom@yandex.ru
Карапетян А.В. – генеральный директор ММЦ «УРО-ПРО», г.Краснодар, krasnodar1@upclinic.ru
Karapetyan A.V. – General Director of the MMC "URO-PRO", Krasnodar, krasnodar1@upclinic.ru
Мультимодальность патогенеза интерстициального цистита/синдрома болезненного мочевого пузыря (ИЦ/СБМП) предполагает, что патологический процесс ИЦ состоит из 6 основных факторов:
1. Повреждение или несостоятельность гликозаминогликанового (ГАГ) слоя уротелия;
2. Абактериальное воспаление в интерстиции с активизацией тучных клеток;
3. Сенсибилизация периферической нервной системы с увеличением количество ноцицепторов;
4. Взаимонаведение органов малого таза с развитием нейрогенного воспаления в кишечнике, матке и ее придатках;
5. Миофасциальные болевые синдромы (спастичность) поперечнополосатых мышц тазового дна и промежности;
6. Централизация боли со снижением болевого порога и развитием стойкого болевого синдрома даже в отсутствие импульсов от пораженого органа.
Диагностика интерстициального цистита/синдрома болезненного мочевого пузыря до сих пор вызывает определенные затруднения, поскольку такие симптомы ИЦ как поллакиурия и ургентность присущи также гиперактивному мочевому пузырю, а боль при наполнении мочевого пузыря – бактериальному циститу.
Аспекты диагностики интерстициального цистита
В большинстве зарубежных клиник, специализирующихся на нейроурологии, диагностика ИЦ начинается с заполнения опросников, таких как О’Лири, BPIC-SS (Bladder Pain/Interstitial Cystitis-Symptom Score), PUF ( Pelvic Pain and Urgency/ Frequence Patient Symptom Scale (PUF Scale) и многих других.
Абсолютно необходимым представляется заполнение дневника мочеиспускания, особенно в модификации J.J. Windale, с определением степени выраженности позыва на микцию и болевого синдрома.
Нельзя отрицать важность инструментальных методов исследования – комплексного уродинамического исследования (КУДИ) и цистоскопии. В соответствии с рекомендациями ESSIC (Европейского общества по изучению интерстициального цистита), базовой опцией для диагностики повреждения ГАГ-слоя уротелия при ИЦ является цистоскопия с гидробужированием мочевого пузыря, выполняемая под общей анестезией.
Методика цистоскопии с гидробужированием включает следующие этапы: пациент находится в литотомической позиции под спинальной анестезией, емкость с раствором для наполнения мочевого пузыря находится на высоте 80-100 см над уровнем лона пациента.
Наполнение мочевого пузыря производится дважды, первый раз до максимальной цистометрической емкости, т.е. до прекращения поступления раствора в мочевой пузырь и повторно, до 50% максимальной цистометрической емкости. Экспозиция составляет 1-3 минуты. Визуально определяется наличие гуннеровских поражений (рис. 1) и гломеруляций (рис. 2).
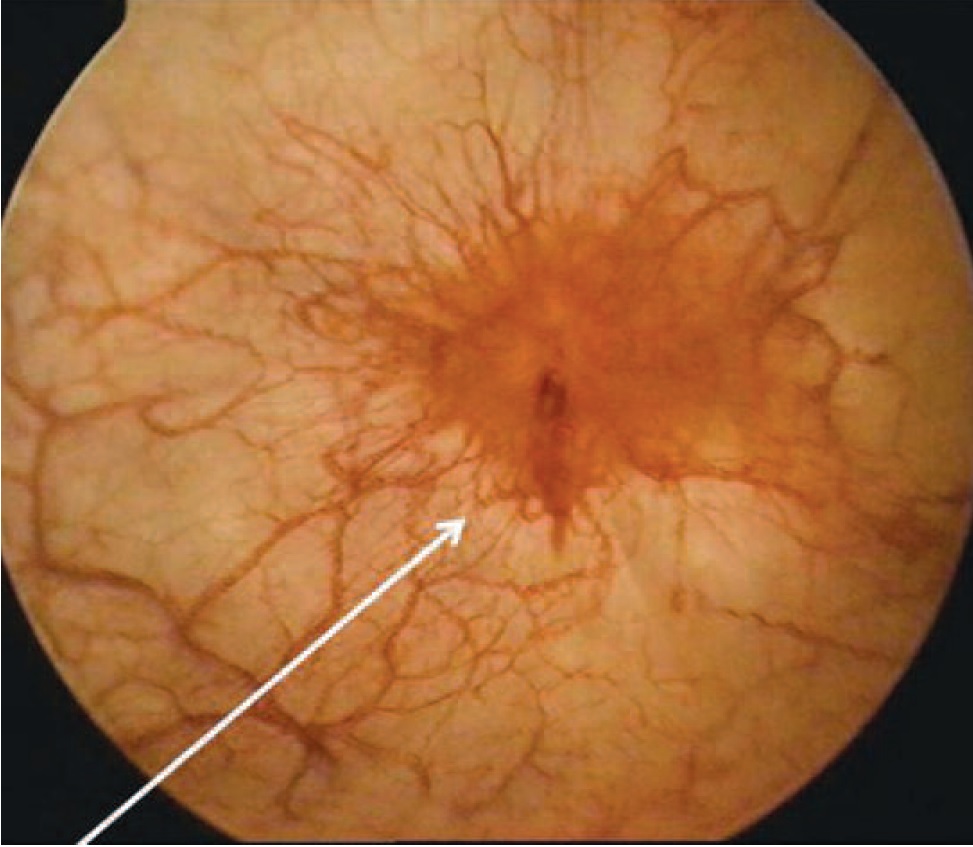
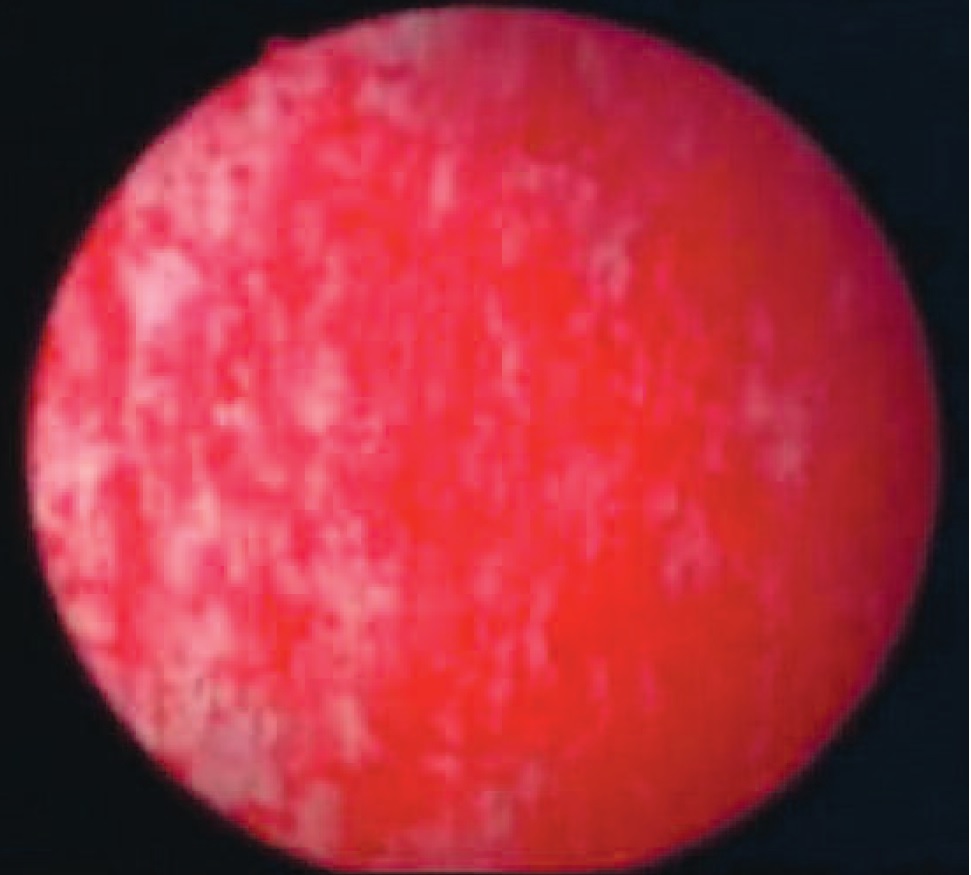
Рис. 1, 2. Гуннеровское поражение мочевого пузыря во время цистоскопии с гидробужированием. Гломеруляции мочевого пузыря во время цистоскопии с гидробужированием.
Важным представляется выполнение биопсии с последующим патогистологическим исследованием (ПГИ). По итогам цистоскопии и результатам ПГИ оценивается соответствие полученных данных критериям диагностики ИЦ (табл. 1).
Таблица 1. Результаты биопсии цистоскопии с гидробужированием.
| Не выполнялась | Норма | Гломурации (петехиальные кровоизлияния 1-2 степени) | Гуннеровское поражение (с гломеруляциями и без них) | |
| Не выполнялась | ХХ | 1х | 2Х | 3Х |
| Норма | ХА | 1А | 2А | 3А |
| Сомнительный результат | ХВ | 1В | 2В | 3В |
| Положительный результат (воспалительный инфильтрат, мастоцитоз, грануляционная ткань, фиброз) | ХС | 1С | 2С | 3С |
Таким образом, для диагностики первых двух факторов патогенеза ИЦ необходимо выполнение цистоскопии с гидробужированием и биопсии измененных участков уротелия. Роль КУДИ, тестов с ледяной водой и хлоридом калия (KCl) является темой для отдельной публикации, интересующимся этим вопросом мы рекомендуем тематическую статью ученых с Тайваня.
С целью диагностики сенсибилизации ноцицепторов мочевого пузыря для внедрения в клиническую практику, на наш взгляд, может быть рекомендовано определение уровня следующих цитокинов в моче: Фактор Некроза Опухолей(ФНО), Фактор Роста Нервов (ФРН), ИЛ-6, Инсулиноподобный Фактор Роста. Наиболее хорошо изученными являются ФНО, ФРН, ИЛ6 (табл. 2). В клинике "УРО-ПРО" мы сейчас проводим работу по внедрению этих биомаркеров в клиническую практику.
Таблица 2. Повышение уровня цитокинов в моче при интерстициальном цистите.
| Цитокин | Контрольная группа | Интерстициальный цистит |
| ИЛ-6 (пг/мл) | 0,79±0,21 (0,00-3,67) | 1,52±0,24 (0,00-6,14) |
| ФНО (пг/мл) | 0,91±0,17 (0,00-4,64) | 2,63±0,60 (0,62-13,17) |
| ФРН (пг/мл) | 0,46±0,35 | 50,1±11,8 |
В группе пациентов с ИЦ уровень цитокинов в моче достоверно выше, чем в контрольной группе. Это означает, что определение уровня цитокинов в моче можно использовать для:
1. Диагностики ИЦ.
2. Определения степени тяжести ИЦ.
3. Оценки результатов терапии ИЦ.
4. Предсказания рецидивов ИЦ.
Диагностика взаимонаведения органов малого таза реализуется путем создания команды, в которую входят врачи смежных специальностей: гинеколог, проктолог, гастроэнтеролог, невролог. Идеальной представляется модель, в которой все пациенты с интерстициальнымциститом/синдромом болезненного мочевого пузыря будут обследованы этими специалистами.
Важно, чтобы в команде применялись единые стандарты ведения пациентов. Диагностика миофасциальных синдромов поперечнополосатой мускулатуры малого таза основывается на пальпации этих мышц и определении их тонуса, болезненности и наличии участков миогелеза (триггерных точек).
Пальпация производится per vaginum или perrectum, тонус и болезненность определяются по шкале Ламонт (0-5 баллов). 0 баллов – отсутствие болезненности и напряжения, 5 баллов – пальпация мышц невозможна из-за выраженной болезненности. Диагностика централизации боли основывается на заполнении соответствующего опросника.
Лечение интерстициального цистита
Лечение интерстициального цистита/синдрома болезненного мочевого пузыря представляет собой непростую задачу вследствие не до конца ясного патогенеза данного заболевания, отсутствия достаточно эффективных диагностических и лечебных методов.
Учитывая мультимодальную концепцию патогенеза ИЦ, необходимо воздействовать на все его звенья. Поскольку заболевание не является угрожающим жизни терапевтическим, приоритетом должно быть качество жизни пациента. На первом этапе лечения логично сосредоточиться на терапии воспалительных изменений в уротелии и устраненииболевого синдрома. За рубежом активно применяются внутрипузырные инстилляции в виде т.н. «коктейлей». Ниже мы приводим рецепты таких коктейлей, разработаных R.Moldwin, C.Whitmore, P.Hanno, N.Mishra.
«Анестезирующий коктейль» (Роберт Молдвин):
1. 20 мл 0,5% маркаина.
2. 20 мл 2% лидокаина.
3. Триамцинолон 40 мг.
4. Гентамицин 80 мг или антибиотик per os.
«Маркаино-стероидный коктейль» (Н. Мишр):
1. 40 мл 0,5% маркаина.
2. Гепарин 10 000 ЕД.
3. Дексаметазон – 2 мл.
4. Бикарбонат натрия 20 мл.
«Коктейль с димексидом» (Ф. Ханно):
1. Димексид 5% – 50 мл.
2. Кеналог – 10 мг.
3. Гепарин – 20 000 ЕД.
«Гепариновый коктейль» (К. Уитмор):
1. Гепарин – 20 000 ЕД.
2. Солу-кортеф – 125 мг.
3. Гентамицин – 160 мг.
4. Маркаин 0,5% – 50 мл.
5. Бикарбонат натрия 8,4% – 50 мл.
«Коктейль с гепарином и щелочным лидокаином» (К. Лоуэлл Парсонс):
1. Гепарин 10 000 ЕД.
2. Лидокаин 2% – 8 мл.
3. Бикарбонат натрия 8,4% – 3 мл.
Инстилляции выполняются один раз в неделю до стабилизации состояния, затем раз в две недели,раз в три недели и т.д. В последнее время, в связи с широким распространением любрицированных катетеров для самостоятельной катетеризации, получили распространение самостоятельные инстилляции.
То есть, при усилении негативной симптоматики пациент может самостоятельно ввести необходимую комбинацию препаратов «on-demand» («по требованию»). Иногда наши пациенты сообщают об успешных самостоятельных инстилляциях перед сном или поездкой.
Инстилляции анестетиков и стероидов также способны снизить уровень периферической сенсибилизации. По данным пилотного исследования, проводимого в клинике "УРО-ПРО", поддержание температурыраствора в мочевом пузыре на уровне 41-43 градусов, при экспозиции 60 минут, значительно усиливает терапевтический эффект процедуры. В настоящее время мы готовим к серийному производству аппарат для термоирригации мочевого пузыря.
Для восстановления ГАГ-слоя применяется гликозаминогликанзаместительная терапия. Введение гликозаминогликанов в мочевой пузырь производится как путем внутрипузырных инстилляций (гепарин, пентозанполисульфат, гиалуронат натрия, хондроитинсульфат), так ипероральным приемом гликозаминогликанов (пентозанполисульфат, хондроитинсульфат, глюкозамин, гиалуронат натрия).
Оптимальной стратегией ГАГ- заместительной терапии представляется комбинированное применение внутрипузырных инстилляций и пероральной терапии. Связано это с тем, что посещение лечебного учреждения для выполнения внутрипузырных инстилляций возможно 1-2 раза в неделю, что вряд ли обеспечит непрерывную защиту уротелия.
Внутрипузырные инстилляции гликозаминогликанов имеютпрактически 100% биодоступность, при этом биодоступность гликозаминогликанов при пероральном приеме не превышает 18%, кроме того происходит их частичная деполимеризация и десульфатирование. Однако эти недостатки компенсируются возможностью поддерживать постоянную концентрацию гликозаминогликанов в моче и уротелии.
Результаты внутрипузырных инстилляций гиалуроната натрия («Cystistat», «Уролайф») свидетельствуют об увеличении емкости мочевого пузыря, снижении болевого синдрома, степени поллакиурии и ургентности (табл. 3. рис. 5).
| Параметр | До курса инстилляций гиалуроната натрия | После курса интилляций гиалуроната натрия |
| Емкость мочевого пузыря (мл) | 198,80±16,55 | 276,30±44,84 |
| Болевой синдром (0-10 баллов) | 8,38±0,38 | 4,00±1,13 |
| Поллакиурия | 11,88±1,86 | 8,00±0,91 |
| Ургентность | 8,88±0,64 | 5,25±0,94 |
| Ноктурия | 2,25±0,49 | 1,63±0,38 |
| Качество жизни | 2,13±0,58 | 5,25±1,18 |
Таким образом, ГАГ-заместительная терапия может быть эффективна для:
1. Восстановления защитного ГАГ-слоя уротелия;
2. Купирования болевого синдрома за счет предотвращения проникновения ионов калия в интерстиций и, следовательно, деполяризации нервных окончаний;
3. Снижения выраженности воспаления, т.к. гиалуроновая кислота связывается с CD-44 рецепторами на поверхности макрофагов и препятствует их дегрануляции];
4. Регенерации уротелия, поскольку доказан репаративный эффект гиалуроновой кислоты.
Для воздействия на сенсибилизацию периферической нервной системы при ИЦ с успехом используются инъекции ботулинического нейропептида в область треугольника Льето (100-200 ЕД в 2-4 мл натрия хлорида).
В 2000-е годы перспективным методом снижения периферической сенсибилизации считались внутрипузырные инстилляции ваниллоидов, например, резинифератоксина, который воздействует на TRPV-1 рецепторы С-волокон. К сожалению, рандомизированные клинические исследования продемонстрировали отсутствие различий в эффектах резинифератоксина и плацебо.
Лечение миофасциальных болевых синдромов поперечнополосатой мускулатуры малого таза и промежности представляет достаточно сложную задачу. С одной стороны, это частный случай спастич-ности мышц, с которой часто сталкиваются неврологи и которую они достаточно эффективно лечат, например, инъекциями ботулинического нейропептида, поскольку он вызывает расслабление поперечнополосатых мышц .
Ботулинический нейропептид доказал свою эффективность и в случае спастичности мышц малого таза, однако не всегда представляется возможным прогнозировать результат. На начальном этапе терапии, на наш взгляд, оптимальным является выполнение серии инъекций в мышцы тазового дна комбинации анестетиков и стероидов (рис. 3). Кроме того, эффективным является массаж триггерных точек в спазмированных мышцах (рис. 4).
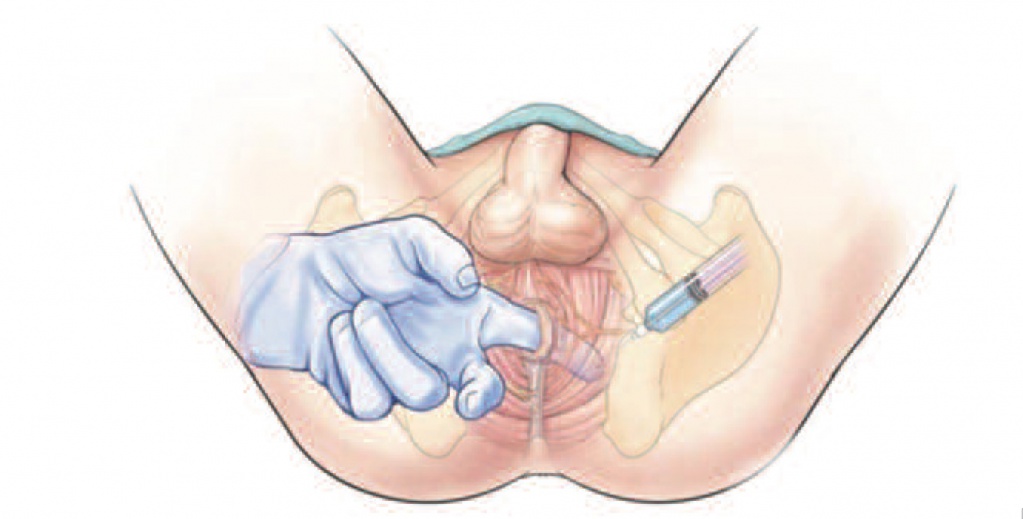
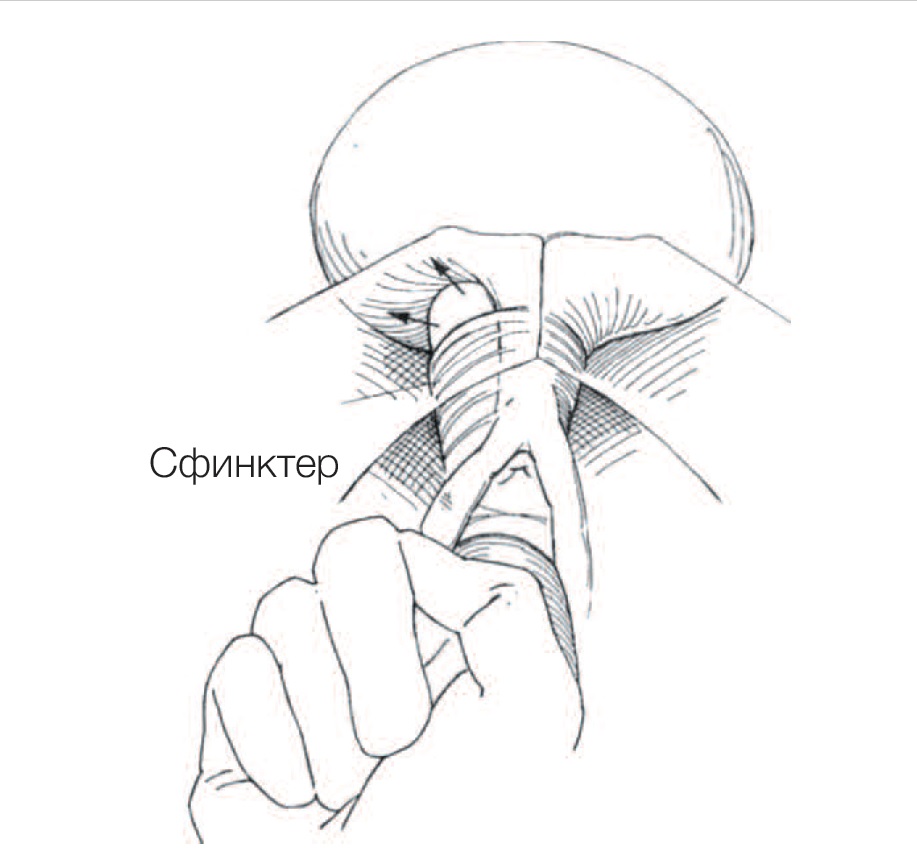
Рис 3,4. Выполнение инъекции анестетика в m.levator ani. Массаж Тиэля – латеральное растяжение и компрессия уретрального сфинктера при синдроме уретральной боли.
Массаж может выполняться специально подготовленным специалистом или пациент может выполнять его самостоятельно при помощи различных устройств. Инъекции ботулинического нейропептида имеет смысл выполнять на более поздних этапах терапии, когда становятся понятны их перспективы.
Переходя к вопросам терапии централизации боли следует отметить, что методов с доказанной эффективностью практически не существует. В клинической практике широко используются ингибиторы обратного захвата серотонина, имеются данные об эффективности
блокаторов NMDA-рецепторов (мемантин). Одним из наиболее изученных блокаторов NMDA-рецепторов является магний, поэтому его применение также эффективно для лечения централизации боли. Из физиотерапевтических методов рекомендованы транскраниальная магнитная и/или электростимуляция, чрескожная электронейростимуляция.
Применяются психотерапевтические методики, такие как EMDR (Eye Movement Desensitization and Reprocessing) и даже т.н. VRA (virtual reality analgesia) – анальгезия при помощи виртуальной реальности.
Заключение
Подводя итоги настоящего обзора, мы считаем, что современнаятерапия интерстициального цистита/синдрома болезненного мочевого пузыря должна складываться из воздействия на различные факторы патогенеза ИЦ:
1. Повреждение или несостоятельность гликозаминогликанового (ГАГ) слоя уротелия – цистоскопия с гидробужированием мочевого пузыря с последующей ГАГ-заместительной терапией;
2. Абактериальное воспаление в интерстиции с активизацией тучных клеток – внутрипузырные инстилляции или термоирригации «коктейлей» с анестетиками и глюкокортикостероидами;
3. Сенсибилизация периферической нервной системы с увеличением количества ноцицепторов –
внутрипузырные инстилляции или термоирригации «коктейлей» с анестетиками и глюкокортикостероидами, инъекции ботулинического нейропептида в треугольник Льето;
4. Взаимонаведение органов малого таза с развитием нейрогенного воспаления в кишечнике, матке и ее придатках – консультации и лечение смежными специалистами (уролог, гинеколог, проктолог, гастроэнтеролог, невролог, остеопат, физиотерапевт, психолог);
5. Миофасциальные болевые синдромы (спастичность) поперечнополосатых мышц тазового дна и
промежности – инъекции в триггерные точки анестетиков и глюкокортикостероидов, ботулинического нейропептида, массаж или самомассаж триггерных точек;
6. Централизация боли со снижением болевого порога и развитием стойкого болевого синдрома
даже в отсутствие импульсов от пораженного органа – терапия высокими дозами магния, ингибиторы обратного захвата серотонина (по назначению и под наблюдением невролога или психиатра). Транскраниальная магнитная и/или электростимуляция.
Разумеется, в данном обзоре мы разобрали далеко не все методы лечения, практически не коснулись медикаментозной терапии ИЦ – поскольку для этого требуется отдельная статья.
Читать следующую статью
 Версия для слабовидящих
Версия для слабовидящих


